علت بی قراری پا در شب ؛ بهترین دارو و روش درمان
بی قراری پا در شب که بسیار باعث آزار شخص و بی خوابی می شود، دلایل مختلفی دارد. ابتدا به علت این بی قراری و سپس به درمان آن پرداخته ایم.
بی قراری پا در شب مشکلی شایع است که در سنین مختلف دیده می شود. این بی قراری در طول روز هم اتفاق می افتد اما این مشکل در شب بیشتر می شود. در این مطلب به علت وجود این بیماری و تمام روش های درمان آن بطور مفصل پرداخته ایم.
سندرم پای بی قرار چیست؟
سندرم پای بیقراریا آر الاس (Restless Leg Syndrom ) نوعی اختلال خواب است که در آن، فرد مبتلا دچار احساس ناخوشایند در پاها میشود و آن را به صورت احساس گزگز، مورمور، سوزش، درد، کشش یا حرکت حشرهها روی پوست توصیف میکند.

در این حالت است که بیمار برای کاهش حس ناچار است پای خود را تکان دهد یا بکشد. این احساس ناخوشایند معمولاً در نرمه ساق پا اتفاق میافتد ولی میتواند در هر جای اندام تحتانی از مچ پا گرفته تا ران و حتی بهندرت در دستها و شکم هم احساس شود.
علائم بی قراری پا در شب چگونه است؟
همانطور که از نام این سندرم پیداست، بارزترین علائم این بیماری این است که در پاهای خود احساس بیقراری دارد و مرتبا تمایل دارد که پاهای خود را حرکت دهد.
علائم و نشانه های شایع بی قراری پا در شب عبارتاند از:
- احساس بیقراری در پاها در هنگام استراحت کردن فرد آغاز میشود.
- این احساس معمولا بعد از این که فرد دراز میکشد یا برای مدت طولانی مینشیند (برای مثال در ماشین، سینما یا در هواپیما)، آغاز میشود.
- احساس ناخوشایند پاها با حرکت دادن پا بهبود پیدا میکند.
- کشش دادن پاها، جنباندن پا، راه رفتن یا نرم دویدن همگی موجب میشوند که شخص احساس بهتری پیدا کند.
- بدتر شدن علائم در عصر و شب. علائم سندرم پای بیقرار عموما در شب بروز میکنند.
- پرش پا در شب، سندرم پای بیقرار معمولا با یک مشکل شایعتر دیگر نیز همراه است که پرش پا نام دارد. در این مشکل، پای بیمار در حالی که خواب است، پرش ناگهانی و کوچکی مانند لگد زدن دارد.
بیماران معمولا بی قراری پا در شب را با احساسی غیرعادی، ناخوشایند و آزاردهنده در پاهای خود توصیف میکنند. این حس معمولا در هر دو پا به طور یکسان است. در موارد کمی ممکن است بیمار همین حس را در بازوها داشته باشد.
این احساس در پوست نیست بلکه در عمق پاها (یا دستها) حس میشود. بیماران معمولا آن را با کلمات زیر توصیف میکنند:
- حس خزیدن چیزی در پاها
- حس کشیده شدن بافتها
- دل زدن یا تپیدن داخل پاها
- درد مبهم
- خارش و گزگز
گاهی اوقات به نظر میرسد که نمیتوان احساس ایجاد شده در پاها را توصیف کرد. اما بیماران معمولا این حس را با عنوان گرفتگی عضله یا بیحسی پاها، توصیف نمیکنند بلکه توضیح میدهند که حس غریبی در پاهای خود دارند و تمایل دارند که پای خود را تکان بدهند.
در برخی از موارد، این علائم بهخودیخود برای یک دوره از بین میروند اما بعد از مدتی دوباره بازمیگردند.

انواع سندرم پای بیقرار
دو نوع اصلی بی قراری پا در شب عبارت است از: سندرم پای بیقرار اولیه یا ایدیوپاتیک (idiopathic، با علت ناشناخته) و سندرم پای بیقرار ثانویه.
سندرم پای بیقرار اولیه یا ایدیوپاتیک
- معمولا قبل از سن ۴۰ سالگی شروع میشود.
- گاهی در دوران کودکی شروع میشود.
- گاهی علت آن ژنتیکی است.
- وقتی سندرم پای بیقرار شروع میشود، معمولا تا آخر عمر ادامه پیدا میکند.
گاهی این علائم پراکنده است یا بهتدریج بدتر شده و با گذشت زمان شایعتر میشود. در موارد خفیف ممکن است که فرد برای مدتی طولانی هیچ علائمی نداشته باشد.
سندرم پای بیقرار ثانویه
اختلال ثانویه، اختلالی است که توسط بیماری یا شرایط پزشکی دیگری ایجاد میشود. سندرم پای بیقرار ثانویه معمولا پس از سن ۴۵ سالگی شروع میشود و ارثی نیست. این انواع سندرم پای بیقرار کاملا متفاوت هستند، زیرا:
- شروع آنها ناگهانی است.
- علائم معمولا با گذشت زمان بدتر نمیشود.
- ممکن است که علائم شدیدتر باشد.
بیماریها و شرایط پزشکی که علت سندروم پای بیقرار ثانویه و موجب بروز آن هستند عبارت است از:
- دیابت؛
- کمبود آهن؛
- نارسایی مزمن کلیه؛
- بیماری پارکینسون؛
- نوروپاتی؛
- بارداری؛
- آرتریت روماتوئید.
هنوز مشخص نیست که بی قراری پا در شب دقیقا چطور رخ میدهد. ولی ممکن است که این بیماری با عملکرد دوپامین در بدن مرتبط باشد. دوپامین پیامرسانی عصبی است که در کنترل حرکات عضلانی نقش مهمی دارد.
بعضی از داروها مانند مهارکنندههای انتخابی بازجذب سروتونین (SSRIs) و داروهای ضدافسردگی موجب بروز سندرم پای بیقرار میشوند. این داروها بر فعالیت دوپامین اثر میگذارند.
این بیماری با بارداری نیز مرتبط است و حدود ۲۰٪ از زنان درطول سهماههی آخر دورهی بارداری خود دچار سندرم پای بیقرار میشوند. البته دلایل این ارتباط روشن نیست.
علت بی قراری پا در شب چیست؟
علت بی قراری پا در شب، نبود خونرسانی کافی به عصب است و در مواقع ثابت بودن اندام یا قرارگیری در وضعیت نامناسب هم ایجاد میشود. برهم خوردن تعادل مواد شیمیایی در مغز (دوپامین) که مسئول ارسال پیامهایی با هدف کنترل حرکات عضلات و ماهیچهها هستند هم میتواند یکی از علل بروز این سندرم باشد.

این اختلال میتواند زمینه ژنتیکی و وراثتی داشته باشد بهخصوص اگر این عارضه قبل از چهلسالگی اتفاق بیفتد.
- بارداری یا تغییرات هورمونی، میتواند باعث تشدید علائم این سندرم شود، بسیاری از خانمها در ماههای اول بارداری علائم این سندرم را تجربه میکنند اما علایم بعد از به دنیا آمدن کودک، برطرف خواهد شد.
- عواملی مانند کمبود آهن، مشکلات کلیوی یا برخی آسیبهای نخاعی.
- کمخونی و پایین بودن سطح آهن خون.
- بیماریهای مزمن مثل نارسایی کلیوی، دیابت، آرتریت روماتویید (التهاب مفاصل) و نوروپاتیهای محیطی (بیماریهای مربوط به سیستم عصبی).
- مصرف قهوه و ترکیبات حاوی کافئین.
- افزایش سن
- قطع مصرف اپیوییدها (درصورت وجود وابستگی) باعث بروز نمونه حاد این بیماری میشود.
درمان بی قراری پا در شب
ممکن است مصرف مکملهای آهن، به تسکین یا بهبود علائم کمک کند. داروهایی که میزان ترشح دوپامین را در مغز افزایش میدهند، داروهای شلکننده عضلات یا داروهای خوابآور، از دیگر اقدامهای درمانی این سندرم هستند. ورزش، دوش آبگرم و ماساژ و دوری از مصرف کافئین به تسکین علائم سندرم پای بیقرارکمک میکند.
درمان سندرم پای بیقرار با طب سنتی
برای سندرم پای بیقرار درمانهای بسیاری پیشنهاد شده است. برای درمان پای بیقرار در طب سنتی روشهای زیر ارائه شده است:
- اجتناب از مواد یا غذاهایی که باعث ایجاد یا تشدید مشکل میشوند. برای مثال از مصرف الکل، کافئین و نیکوتین بپرهیزید.
- درمان بیماریهایی مثل کمخونی، دیابت، کمبودهای تغذیهای، بیماری کلیوی، بیماری تیروئید، رگهای واریسی یا بیماری پارکینسون که میتوانند شروعکننده این مشکل باشند.
- انجام حرکات کششی پیش از خواب، حمام گرم، استفاده از کیسهی آب گرم یا کمپرس سرد قبل از خواب میتواند کمک کند.
- همینطور ماساژ پاها و نیز استفاده از دستگاههای ویبراتور هم ممکن است خوب باشد.
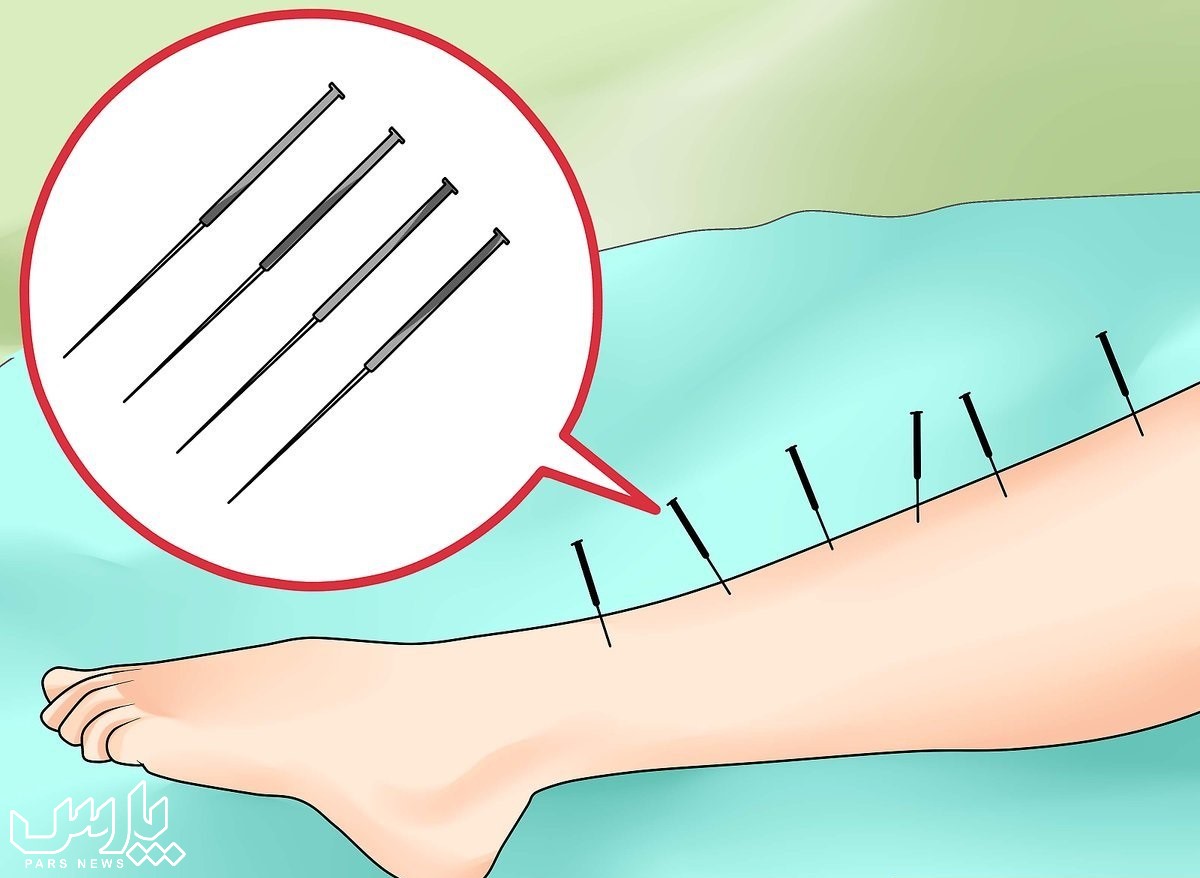
طب سوزنی برای بی قراری پا در شب
طب سوزنی بهعنوان وسیلهای برای درمان طب سنتی چینی، به طور گستردهای برای درمان و کنترل سندرم پای بیقرار در کشورهای آسیایی مانند چین، ژاپن و کره مورداستفاده قرار گرفته است. در سالهای اخیر تعداد بیشتری از مطالعات برای حمایت از اثربخشی طب سوزنی برای سندرم پای بیقرار منتشر شده است.
طب سوزنی بخشی از طب سنتی چینی است که یادگیری آن برای پزشکان غربی ممکن است چالشبرانگیز باشد. محققان با روشهای اصلاحشده طب سوزنی، تکنیکهای آن را ساده میکنند؛ بنابراین در این روش انتخاب طب سوزنی و تزریقاتی که باید استفاده شود ساده است و امکان استفاده از آن توسط پزشکان ناآشنا با طب سوزنی کلاسیک میسر میشود.
در تحقیقی در سال ۲۰۱۸ پزشکی با روشهای اصلاحشده طب سوزنی آزمایشی انجام داد و در نتیجه آزمایشها مشخص شد تزریقاتی در نقاط مخصوص و مشخصی (GB41، BL60، ST36 و SP6) تسکین فوری علائم حسی و علائم حرکتی سندروم پاهای بیقرار را ایجاد میکند. تزریق میتواند یک درمان جایگزین امیدوارکننده و ایمن برای دارودرمانی در بیماران مبتلا به RLS باشد.
بهترین دارو برای بی قراری پا در شب
توجه داشته باشید مصرف این داروها بایستی با تجویز پزشک باشد و برای همه توصیه نمیشود.
- از داروهایی مثل گاباپنتین و پرهگابالین در موارد شدید یا متوسط استفاده میشود.
- از داروهای دوپامینرژیک مانند پرامیپکسول برای کاهش علائم بیماری در موارد شدید یا متوسط استفاده میشود.
استفاده از این داروها میتواند به کنترل علائم و رفع مشکلات ناشی از این بیماری کمک کند. متأسفانه این بیماری اغلب با بالارفتن سن تشدید میشود و تناوب بروز مشکل و شدت آن روند روبهرشدی را در پیش میگیرد.
در برخی بیماران دورههایی مثل روزها، هفتهها یا حتی ماهها بدون علامت سپری میشود و دوباره علائم به سراغشان میآید. در موارد خفیف هم شاید اصلاً نیاز به درمان احساس نشود و مشکلات به وجود آمده کیفیت زندگی فرد را خیلی متأثر نکند. این افراد نیازی به مصرف دارو نخواهند داشت.

درمانهای خانگی برای بی قراری پا در شب
دیرتر بخوابید.
- سندرم پای بیقرار باعث سخت خوابیدن می شود.
- پاها دچار درد، سوزش، گزگز، فشردگی و تکان های تند می شوند.
- برای داشتن خواب عمیق، کمی دیرتر به رختخواب بروید و صبح ها بیشتر بخوابید.
- ساعات خواب صبح می تواند از بهترین ساعات استراحت شما باشد.
سر ساعت معینی بخوابید و بیدار شوید.
- خوابیدن و بیدار شدن سر یک ساعت مشخص در هر روز می تواند وضعیت خوابیدن را بهتر کند.
- ورزش شدید و طولانی بخصوص قبل از خواب، علائم سندرم را بدتر می کند
- بایستی بدانید که شما نیاز به چند ساعت خواب دارید تا احساس بهتری پیدا کنید.
- بیشتر افراد بزرگسال نیاز به 7 تا 9 ساعت خواب شبانه دارند.
برطرف کردن علتهای بالقوه بی قراری پا در شب
نخستین گام در درمان سندرم پای بیقرار فهمیدن این مسئله است که آیا عاملی موجب بروز این مشکل شده است. البته گاهی سندرم پای بیقرار با چیزهایی (مانند عوامل ژنتیکی یا بارداری) مرتبط است که تاحد زیادی از کنترل شما خارجاند، ولی عوامل دیگری نیز وجود دارد که میتوان آنها را برطرف کرد. این عوامل شامل عادتهای روزانه، داروهایی که مصرف میکنید، مشکلات سلامتی یا سایر عوامل محرک است.
عادتها
مصرف کافئین، الکل و تنباکو موجب تشدید علائم سندرم پای بیقرار میشود. بنابراین کاهش مصرف این مواد به کاهش علائم سندرم پای بیقرار کمک میکند.
داروها
بعضی از داروها موجب بروز یا بدتر شدن علائم سندرم پای بیقرار میشوند، ازجمله:
- آنتیهیستامینهای قدیمی مانند دیفن هیدرامین (Benadryl)؛
- داروهای ضد تهوع مانند متاکلوپرامید (Reglan) یا پروکلرپرازین (Compro)؛
- داروهای ضدروان پریشی (antipsychotic) مانند هالوپریدول (Haldol) یا الانزاپین (Zyprexa)؛
- لیتیوم کربنات (Lithobid)؛
- مهارکنندههای انتخابی بازجذب سروتونین (SSRIs) مانند فلوکستین (Prozac)، سرترالین (Zoloft) یا اسسیتالوپرام (Lexapro)؛
- داروهای ضدافسردگی سهحلقهای (tricyclic antidepressants) مانند آمیتریپتیلین (Elavil) یا آموکساپین (Asendin)؛
- ترامادول (Ultram)؛
- لووتیروکسین (Levoxyl).
حتما پزشک خود را از تمام داروهایی که مصرف میکنید (چه داروهای تجویزی و چه داروهای بدون نیاز به نسخه) آگاه کنید. در مورد اینکه آیا این داروها میتوانند سندرم پای بیقرار شما را بدتر کنند (بهویژه اگر هر یک از داروهای فهرست شده در بالا را مصرف میکنید) با پزشک خود صحبت کنید.
شرایط سلامتی
مشخص شده است که بعضی از شرایط سلامتی با سندرم پای بیقرار مرتبط هستند. نارسایی کلیه در مرحلهی نهایی یا ESRD و آسیبهای عصبی ناشی از دیابت با سندرم پای بیقرار ارتباط داده شدهاند. کمخونی ناشی از کمبود آهن نیز ارتباطی قوی با سندرم پای بیقرار دارد.
باید با پزشک خود در مورد اینکه سابقهی سلامتیتان چه تأثیری بر بیماریتان دارد مشورت کنید، بهویژه اگر هریک از مشکلات گفته شده در بالا را دارید.
سایر عوامل بی قراری پا در شب
بعضی افراد ادعا میکنند که مصرف مقدار زیادی شکر یا پوشیدن لباسهای تنگ موجب بدتر شدن علائم سندرم پای بیقرار آنها میشود. البته برای اثبات وجود چنین ارتباطهایی پژوهشهای زیادی انجام نشده است، ولی میتوانید آزمون و خطا کنید تا متوجه شوید چه عواملی روی علائم شما اثر میگذارند.
جمعبندی: نخستین قدم در درمان سندرم پای بیقرار فهمیدن این مسئله است که چه چیزی موجب بروز آن شده است. شما باید به اثرات عادتهایی مانند مصرف الکل و سیگار، بعضی از داروها، شرایط پزشکی و سایر عوامل روی علائم سندرم پای بیقرار خود توجه کنید.
رعایت بهداشت خواب برای کمک به درمان سندرم پای بیقرار
رعایت موارد بهداشت خواب (sleep hygiene) اهمیت بسیار زیادی دارد، زیرا خستگی موجب بدتر شدن علائم میشود. بهطورکلی داشتن عادتهای خواب مناسب برای افرادی که دچار اختلالهای خواب مانند سندرم پای بیقرار هستند، اهمیت بیشتری دارد.
البته خواب مناسب علائم سندرم پای بیقرار را برطرف نمیکند، ولی موجب میشود کمبود خواب ناشی از بیماری خود را جبران کنید. با رعایت نکات زیرا تا جای ممکن میتوانید خواب راحتی داشته باشید:
- هرشب در ساعت مشخصی به رختخواب بروید و هر روز صبح نیز در ساعت مشخصی از خواب بیدار شوید.
- اتاق خواب خود را خنک، آرام و تاریک کنید.
- استفاده از عواملی را که مانع خواب میشوند (مانند تلویزیون و تلفن) در اتاق خوابتان به حداقل برسانید.
- ۲ تا ۳ ساعت پیش از خواب به هیچ صفحه نمایشی نگاه نکنید. زیرا نور آبی این صفحههای نمایش موجب بر هم خوردن ریتم شبانهروزی شما میشود. ریتم شبانهروزی به شما کمک میکند چرخهی خواب طبیعی خود را حفظ کنید.
- یک ساعت قبل از خواب میزان نور محیطی را که در آن قرار دارید کاهش دهید.
- از مصرف نوشیدنیهای محرک مانند قهوه یا نوشیدنیهای شیرین پرهیز کنید.
- از مصرف الکل و تنباکو پرهیز کنید یا مصرف آن را کاهش بدهید.
جمعبندی: گرچه رعایت عادتهای خواب سالم علائم سندرم پای بیقرار را برطرف نمیکند، ولی موجب بهبود خواب میشود و به جبران بخشی از اثرات سندرم پای بیقرار کمک میکند.

مصرف مکملهای آهن و ویتامین برای بی قراری پا در شب
کمبود آهن یکی از دلایل اصلی سندرم پای بیقرار است. مطالعات فراوانی نشان داده است که مصرف مکملهای آهن به کاهش علائم سندرم پای بیقرار کمک میکند. با یک آزمایش خون ساده بهراحتی میتوانید کمبود آهن را بررسی کنید. بنابراین اگر فکر میکنید دچار کمبود آهن هستید با پزشک خود صحبت کنید.
اگر نتیجهی آزمایش خون و بررسی کمبود آهن مثبت باشد، پزشک مصرف مکملهای خوراکی آهن را به شما توصیه میکند. این مکملها را بهراحتی میتوانید از داروخانهای در محل زندگیتان تهیه کنید. در بعضی موارد ممکن است به تزریق داخل وریدی آهن نیاز داشته باشیم.
در سال ۱۹۹۸ در بررسی کوچکی روی ۱۰ نفر مشخص شد که مصرف منیزیم موجب کاهش علائم بیخوابی در بیماران مبتلا به سندرم پای بیقرار میشود. در این بررسی نتیجهگیری شد که مصرف منیزیم روش درمانی مفیدی برای افراد مبتلا به PLMD است.
مرکز پزشکی دانشگاه مریلند نیز با اشاره به این پژوهش، کمبود منیزیم را از عوامل تشدید سندرم پای بیقرار معرفی میکند. البته در بررسی انجام شده به نیاز به انجام پژوهشهای بیشتری در مورد مصرف منیزیم نیز اشاره شده است. بیماران مبتلا به بیماری های کلیوی باید در مورد مصرف منیزیم محتاط باشند.
منیزیم در غلات کامل، مغزها و سبزیجات برگسبز وجود دارد. بعضی عقیده دارند که اسپری کردن روغن منیزیم روی اندام درگیر مفید است. البته نباید بدون مشورت با پزشک این کار را انجام بدهید.
کمبود ویتامین D نیز میتواند با سندرم پای بیقرار مرتبط باشد. در مطالعهای در سال ۲۰۱۴ مصرف مکملهای ویتامین D موجب کاهش علائم بیماری در افراد مبتلا به سندرم پای بیقرار و کمبود ویتامین D شد.
مصرف مکملهای ویتامین C و ویتامین E در افرادی که همودیالیز میشوند، به کاهش علائم سندرم پای بیقرار کمک میکند.
هیدراته نگه داشتن بدن نیز مفید است. برای این منظور باید درطول روز مقدار زیادی آب بنوشید و از مصرف کافئین و الکل پرهیز کنید.
جمعبندی: مصرف مکملهای آهن و منیزیم یا ویتامینهای D، C یا E برای بعضی از افراد مبتلا به سندرم پای بیقرار مفید است. البته پزشک باید تشخیص بدهد که آیا مصرف مکملها برای شما مفید است یا خیر.
ورزش برای بی قراری پا در شب
ورزش به شما کمک میکند حس بهتری داشته باشید و استفادهی بیشتر از پاها به کاهش علائم کمک میکند. اگر سبک زندگی بیتحرکی دارید، پیادهروی بهجای رانندگی، شرکت کردن در یک رشتهی ورزشی یا تمرین دادن پاها در باشگاه برای شما مفید است. به گفتهی مؤسسهی ملی بهداشت، ورزش متعادل به کاهش علائم خفیف سندرم پای بیقرار کمک میکند.
در مطالعهای در سال ۲۰۰۶ روی ۲۳ بیمار مبتلا به سندرم پای بیقرار، ۳ بار در هفته درطول ۱۲ هفته انجام ورزشهای هوازی و تمرینات قدرتی پایینتنه، به میزان قابل توجهی موجب کاهش علائم سندرم پای بیقرار شد. سایر بررسیها نیز نشان داده است که ورزش برای سندرم پای بیقرار بسیار مفید است، بهویژه در افرادی که دچار نارسایی کلیه در مرحلهی نهایی (ESRD) هستند.
با توجه به این مطالعات و مطالعات دیگری که نشان میدهد فعالیت بدنی به بهبود خواب کمک میکند، به نظر میرسد که ورزش، درمانی طبیعی برای افراد مبتلا به سندرم پای بیقرار است.
ورزش و فعالیت بدنی به تسکین سندرم پای بیقرار کمک میکند، ولی گاهی موجب تشدید آن نیز میشود. برای بیشتر بیماران ورزش ملایم مفید است، ولی ورزش بیشازحد موجب بدتر شدن علائم بیماری میشود.
براساس توصیهی بنیاد سندرم پای بیقرار (Restless Legs Foundation) ورزش باید در حد اعتدال باشد. پس به اندازهای ورزش نکنید که به تیر کشیدن و دردعضلاتتان منتهی شود، زیرا زیادهروی در ورزش موجب بدتر شدن علائم سندرم پای بیقرار میشود. ورزش کردن در اواخر شب نیز برای افراد مبتلا به این بیماری مفید نیست.
جمعبندی: با توجه به مزیتهای ورزش برای کاهش علائم سندرم پای بیقرار و بهبود خواب، ورزش ملایم و منظم عادت خوبی است که باید در افراد مبتلا به سندرم پای بیقرار شکل بگیرد.
یوگا و تمرینات کششی برای بی قراری پا در شب
یوگا و تمرینات کششی نیز مانند سایر انواع ورزش برای افراد دچار سندرم پای بیقرار مفید است. استرس موجب بدتر شدن سندرم پای بیقرار میشود، بنابراین انجام تکنیکهای تمدد اعصاب و تمرینهایی مانند یوگا، مراقبه و تای چی بسیار مفید است.
در مطالعهای ۸ هفتهای در سال ۲۰۱۳ که روی ۱۰ زن انجام شد، یوگا موجب کاهش علائم سندرم پای بیقرار در آنها شد. یوگا به بهبود روحیه و کاهش استرس آنها نیز کمک کرد و این مسئله نیز به نوبهی خود موجب بهبود خواب آنها شد. در مطالعهای در سال ۲۰۱۲ یوگا موجب بهبود خواب در ۲۰ زن مبتلا به سندرم پای بیقرار شد.
در مطالعهی دیگری نیز تمرینات کششی بهبود قابلتوجهی را در علائم سندرم پای بیقرار افرادی ایجاد کرد که همودیالیز میشدند.
پژوهشگران نمیدانند که چرا یوگا و تمرینات کششی برای این بیماران مؤثر است و برای روشن شدن این مسئله باید پژوهشهای بیشتری انجام شود. ولی با توجه به این نتایج شاید بخواهید بعضی از تمرینات کششی ساق و ران پا را نیز به برنامهی ورزشی روزانهتان اضافه کنید.
جمعبندی: گرچه دلیل این مسئله را نمیدانیم، ولی یوگا و سایر تمرینات کششی موجب کاهش علائم سندرم پای بیقرار میشوند.
ماساژ برای درمان بی قراری پا در شب
ماساژ دادن ماهیچههای پا به کاهش علائم سندرم پای بیقرار کمک میکند. بسیاری از سازمانهای بهداشتی مانند مؤسسهی ملی بهداشت و بنیاد ملی خواب (National Sleep Foundation) ماساژ را بهعنوان درمانی خانگی پیشنهاد میدهند.
گرچه پژوهشهای فراوانی انجام نشده است که ماساژ را بهعنوان درمانی برای سندرم پای بیقرار توصیه کند، ولی مطالعهای موردی در سال ۲۰۰۷ مزیتهای استفاده از ماساژ را نشان داد.
برای نمونه، علائم سندرم پای بیقرار زنی ۳۵ ساله که ۲ بار در هفته و به مدت ۳ هفته، هر بار ۴۵ دقیقه برای او ماساژ پا انجام میشد، در تمام طول دورهی زمانی انجام جلسات ماساژ بهبود یافت. برای ماساژ پای او از مجموعهای از تکنیکها مانند ماساژ سوئدی و فشار مستقیم به ماهیچههای پا استفاده شد.
علائم سندرم پای بیقرار او پس از ۲ جلسه ماساژ کاهش یافت و تا ۲ هفته پس از پایان دورهی ماساژ درمانی به حالت قبلی برنگشت. به گفتهی پژوهشگر این مطالعه، افزایش آزادسازی دوپامین درنتیجهی ماساژ میتواند دلیل این مزیتها باشد.
ماساژ موجب بهبود گردش خون نیز میشود. بنابراین بهبود گردش خون نیز میتواند یکی از دلایل اثرات مثبت آن بر سندرم پای بیقرار باشد. مزیت دیگر ماساژ تأثیر آن بر تمدد اعصاب و آرامش است و آرامش نیز موجب بهبود خواب میشود.
برای کاهش علائم بیماری میتوانیم از حمام گرم نیز استفاده کنیم. زیرا حمام گرم به آرام کردن عضلات و کاهش شدت علائم کمک میکند.
جمعبندی: حمام گرم و ماساژ پا، درمانهایی ساده و آرامشبخش هستند که به کاهش علائم سندرم پای بیقرار کمک میکنند.
داروهای تجویزی برای بی قراری پا در شب
مصرف دارو از درمانهای مهم سندرم پای بیقرار متوسط تا شدید است. اگر بیمار نتواند علائم سندرم پای بیقرار را بهتنهایی و با درمانهای خانگی کنترل کند، پزشک داروهایی را برای درمان بیماری او تجویز میکند.
معمولا داروهای دوپامینرژیک (Dopaminergic) نخستین داروهای تجویزی هستند. این داروها برای کاهش علائم سندرم پای بیقرار مفیدند، ولی موجب بروز عوارض جانبی و مشکلات دیگری نیز میشوند. انواع دیگری از داروها نیز وجود دارد که به کاهش علائم سندرم پای بیقرار کمک میکند، بدون اینکه موجب بروز مشکلاتی مشابه شود.

داروهای مورد استفاده به شرایط فرد بستگی دارد و شامل موارد زیر است:
داروهای دوپامینرژیک
داروهای دوپامینرژیک موجب افزایش آزادسازی دوپامین (از پیامرسانهای عصبی) در مغز میشود. دوپامین مادهای شیمیایی است که به فعال کردن حرکات طبیعی بدن کمک میکند. اثرگذاری داروهای دوپامینرژیک به این دلیل است که سندرم پای بیقرار با وجود مشکلاتی در تولید دوپامین در بدن مرتبط است.
داروهای دوپامینرژیک احساسات ناخوشایندی را که درنتیجهی سندرم پای بیقرار در پا ایجاد شده است، درمان میکنند. لوودوپا (Levodopa) و کاربیدوپا (carbidopa) از داروهای دوپامینرژیک معمول هستند.
سازمان غذاوداروی آمریکا (FDA) ۳ داروی دوپامینرژیک زیر را برای درمان موارد سندرم پای بیقرار اولیهی متوسط تا شدید تأیید کرده است:
- پرامیپکسول (Mirapex)؛
- روپینیرول (Requip)؛
- روتیگوتین (Neupro).
گرچه داروهای دوپامینرژیک موجب بهبود علائم سندرم پای بیقرار میشوند، ولی استفادهی بلندمدت از آنها موجب بدتر شدن علائم میشود. این پدیده تقویت (augmentation) نام دارد. پزشکان معمولا برای به تأخیر انداختن این مشکل، این داروها را در پایینترین دُز ممکن تجویز میکنند.
بهعلاوه اثربخشی این داروها درطول زمان کاهش مییابد. برای به تأخیر انداختن یا جلوگیری از هر دو مشکل، پزشک میتواند ترکیبی از داروهای دوپامیرژیک و سایر انواع داروهای درمانی سندرم پای بیقرار را تجویز کند.
گاباپنتین (Gabapentin) برای درمان بی قراری پا در شب
چهارمین دارویی که سازمان غذاوداروی آمریکا برای درمان سندرم پای بیقرار تأیید کرده است، گاباپنتین (Horizant) نام دارد. گاباپنتین از داروهای ضد تشنج است. داروهای ضدتشنج در درمان درد، اسپاسم عضلانی، نوروپاتی و علائم روزانه مؤثرند. مشخص نیست که گاباپنتین چطور موجب کاهش علائم سندرم پای بیقرار میشود، ولی مطالعات نشان داده است که مصرف این دارو مؤثر است.
در مطالعهای ۲۴ فرد مبتلا به سندرم پای بیقرار به مدت ۶ هفته با گاباپنتین یا دارونما تحت درمان قرار گرفتند. خواب افرادی که از گاباپنتین استفاده کرده بودند، بهبود پیدا کرد و حرکات پای ناشی از سندرم پای بیقرار در آنها کاهش یافت، ولی این نتایج در افرادی که از دارونما استفاده کرده بودند، مشاهده نشد.
در مطالعهی دیگری مصرف گاباپنتین با مصرف روپینیرول (یکی از داروهای مورد تأیید سازمان غذاوداروی آمریکا برای درمان سندرم پای بیقرار) مقایسه شد. در این مطالعه ۸ فرد مبتلا به سندرم پای بیقرار به مدت ۴ هفته یکی از این داروها را مصرف کردند. هر دو گروه به سطوح مشابهی از کاهش علائم سندرم پای بیقرار رسیدند.
بنزودیازپینها (Benzodiazepines)
بنزودیازپینها داروهایی هستند که از آنها برای درمان اضطراب و مشکلات خواب استفاده میشود. این داروهای آرامبخش موجب میشوند که افراد دارای علائم مداوم و خفیف سندرم پای بیقرار به خواب بروند.
معمولا کلونازپام (Klonopin) و سایر انواع بنزودیازپینها همراه با داروهای دیگر برای افراد مبتلا به سندرم پای بیقرار تجویز میشود. گرچه این داروها موجب بهبود علائم سندرم پای بیقرار نمیشوند، ولی تأثیر آنها بر بهبود خواب به افراد مبتلا به سندرم پای بیقرار کمک بزرگی میکند.
رستوریل (Restoril) یا تمازپام (temazepam)، زاناکس (Xanax) یا آلپرازولام (alprazolam) و کلونوپین (Klonopin) یا کلونازپام (clonazepam) نمونههایی از این داروها هستند.
اپیوئیدها و داروهای مسکن برای بی قراری پا در شب
معمولا از اپیوئیدها یا داروهای مخدر برای درمان درد استفاده میشود. در بعضی موارد و معمولا زمانی که سایر داروها مؤثر نیستند یا موجب پدیدهی تقویت میشوند، میتوان با دقت و در دُزهای پایین، از اپیوئیدها برای کمک به درمان سندرم پای بیقرار استفاده کرد.
کدئین و پروپوکسیفن (propoxyphene) از داروهای مخدر با دُز پایین هستند، ولی اکسیکدون هیدروکلراید (oxycodone hydrochloride)، متادون هیدروکلراید (methadone hydrochloride) و لورفانول تارترات (levorphanol tartrate) از داروهای مخدر معمول با دُز بالا بهشمار میروند.
ایبوپروفن نیز یک داروی ضدالتهابی غیراستروئیدی (NSAID) است که میتواند به برطرف شدن علائم خفیف کمک کند. اکسیکدون/ نالوکسان با انتشار طولانیمدت (prolonged-release oxycodone/naloxone) (تارجیناکت، Targinact) نیز از اپیوئیدهایی است که به کاهش علائم سندرم پای بیقرار و بهبود خواب کمک میکند.
بر اساس جدیدترین دستورالعملهای تنظیم شده برای مصرف اپیوئیدها، استفاده از این داروها باید آخرین راهحل باشد. بهعلاوه، به دلیل خطر استفادهی نادرست و وابستگی به این داروها، مصرف آنها باید تحت نظارت دقیق پزشک انجام شود.
این سندرم سراغ کدامیک از اعضای بدن میرود؟
تحقیقها نشان داده است که این بیماری فقط در پاها دیده نمیشود و علائم میتواند در هر دو سمت بدن یا هردو پا دیده شود و در صورت بیتوجهی به درمان و کنترلنشدن عوامل بیماریزا حتی ممکن است بازوها را هم درگیر کند.
در موارد متعددی دیده شده است که مبتلایان به این بیماری، فقط از کشیدگی یا بیحسی و درد عضلات هنگام خواب شکایت نمیکنند، بلکه تمایل به تکان دادن پا در همه حالتهای فعالیت روزانه مانند زمان مطالعه، هنگام غذا خوردن، رانندگی و … بیمار را دچار مشکلات متعددی میکند. شدت علائم در افراد مختلف متفاوت و ممکن است گاهی هیچگونه علامتی از این سندرم دیده نشود.

بی قراری پا در شب سراغ چه کسانی میرود؟
رانندگان
دلیل شیوع این بیماری در میان رانندگان تاکسی این است که این قشر از افراد به دلیل تمرکز در یک حالت نشسته به مدت طولانی، این درد و بیقراری نمود و شهود بیشتری دارد. این بیماری ممکن است بخش زیادی از افراد در مشاغل مختلف را درگیر کند ولی چون ایستاده هستند یا حرکت میکنند کمتر دچار دردهای ناشی از آن میشوند.
کودکان
این بیماری بین کودکان هم دیده میشود و از آنجا که توان توضیح دردهای عضلانیشان را ندارند، آن را با تحرک زیاد در خواب، چرخشهای دائم در تخت و تلاش برای نخوابیدن نشان میدهند.
کودکانی که در خواب جابهجایی زیادی دارند، در تخت سروته میشوند، پتویشان در یک گوشه تخت لوله میشود، بد خواب، کمخواب یا خوابهای تکهتکه دارند، ممکن است دچار سندرم پای بی قرار باشند.
مبتلایان کمخونی
یکی از فاکتورهای مهمی که در بروز این بیماری نقش دارد، کمبود یا فقدان دوپامین در مغز است. این فاکتور مهم با کمخونی ارتباط مستقیم داشته و در اولین قدم در بررسیهای بالینی به این مورد توجه ویژهای میشود. بهتر است افراد با یک بررسی سالانه از متعادل بودن حجم خون و فاکتورهای آن مطمئن باشند.
سندرم پاهای بیقرار چگونه تشخیص داده میشود؟
هیچ آزمایشی برای تشخیص RLS وجود ندارد، ولی معمولاً پزشکان از ۴ معیار اصلی برای تشخیص بیماری استفاده میکنند. این معیارها عبارتاند از:
- بیمار برای رهایی از درد و ناراحتی مجبور به تکان دادن پاهاست.
- نیاز به تکاندادن پا در زمان استراحت بیشتر میشود.
- وقتیکه درد و حس ناخوشایند با حرکتدادن پاها برطرف شد، تمایل به تکاندادن پاها به طور موقت وجود ندارد تا دوباره درد ایجاد شود.
- عصر و شب علائم بیماری مثل درد و احساس ناخوشایند تشدید میشود.
این ۴ مورد نشانهای از وجود پاهای بیقرار است که در ادامه ممکن است بررسی نوار مغزی، ضربان قلب و تنفس در زمان خواب برای تشخیص دقیقتر انجام شود و بیمار از نظر ابتلا به بیماریهایی مثل دیابت، کمبود آهن و نارسایی کلیه مورد ارزیابی قرار گیرد.
سندروم پای بیقرار در بارداری
معمولاً سندرم پای بیقرار ناشی از بارداری تا ۴ هفته پس از زایمان خودبهخود برطرف میشود. اگر علت بیقراری پا در بارداری بهخاطر کمخونی یا فقر آهن است رفع کمخونی مشکل را برطرف میکند.
طول دوره این بیماری چقدر است
علائم سندرم پای بیقرار اولیه یا ایدیوپاتیک معمولا با گذشت زمان بدتر میشود، ولی گاهی فرد هفتهها یا ماهها هیچ نشانهای از بیماری را مشاهده نمیکند. اگر سندرم پای بیقرار ناشی از شرایط، بیماری، بارداری یا مصرف دارویی خاص باشد، به محض از بین رفتن عامل ایجادکنندهی خود برطرف میشود.
عوارض سندرم پای بیقرار
از پیامدهای رایج RLS میتوان به بی خوابی در شروع خواب، بیداری شبانه، افسردگی و اضطراب اشاره کرد. سایر ویژگیهای بالینی معمول در RLS شامل تمایل علائم به بدتر شدن به تدریج با افزایش سن بهبود با درمانهای دوپامینرژیک، سابقه خانوادگی مثبت یا مطالعه خواب حرکات دورهای اندام هنگام خواب است.
آیا سندروم پای بیقرار خطرناک است؟
هرچند سندرم پای بیقرار یا ضعف پا هنگام خواب مشکل خطرناکی نیست و هیچ عوارض جانبی جدی ندارد اما علائم ناشی از آن برای بیمار ایجاد آزردگی میکنند و در موارد شدیدتر بیمار را ناتوان میکنند.
بسیاری از افراد مبتلا به اختلال پای بی قرار دچار اختلالات خواب میشوند. سندرم پای بیقرار در صورتی که بسیار شدید شود میتواند تاثیرات بسیار مهمی در کیفیت زندگی فرد داشته باشد و حتی منجر به افسردگی شود.
بیخوابی در شب موجب خوابآلودگی و خستگی در روز میشود اما حتی ممکن است سندرم پای بیقرار اجازه چرت زدن در طول روز را نیز به شما ندهد.
برخی از افراد مبتلا به سندرم پای بی قرار هرگز به خاطر مشکل خود به پزشک مراجعه نمیکنند چرا که فکر میکنند پزشکان چنین مشکلی را جدی نمیگیرند و درمانی برای آن ارائه نمیدهند.
برخی از افراد به اشتباه این علائم را به استرس، اضطراب، بیخوابی یا گرفتگی عضلانی نسبت میدهند. اما طی سالهای اخیر، سندرم پای بیقرار به عنوان یک بیماری مجزا که مربوط به سیستم عصبی بدن است در نظر گرفته میشود و بیماران مبتلا به بیقراری پا برای تشخیص دقیقتر و تجویز درمانهای مناسب به متخصص ارجاع داده میشوند.








ارسال نظر